Les traitements de la DMLA
Dans les formes débutantes, un traitement par supplément vitaminique associant vitamine E, vitamine C, zinc, lutéine, zéaxantine et Omega 3 a montré une certaine efficacité pour retarder l’évolution vers les formes plus avancées (http://www.nei.nih.gov/areds2).
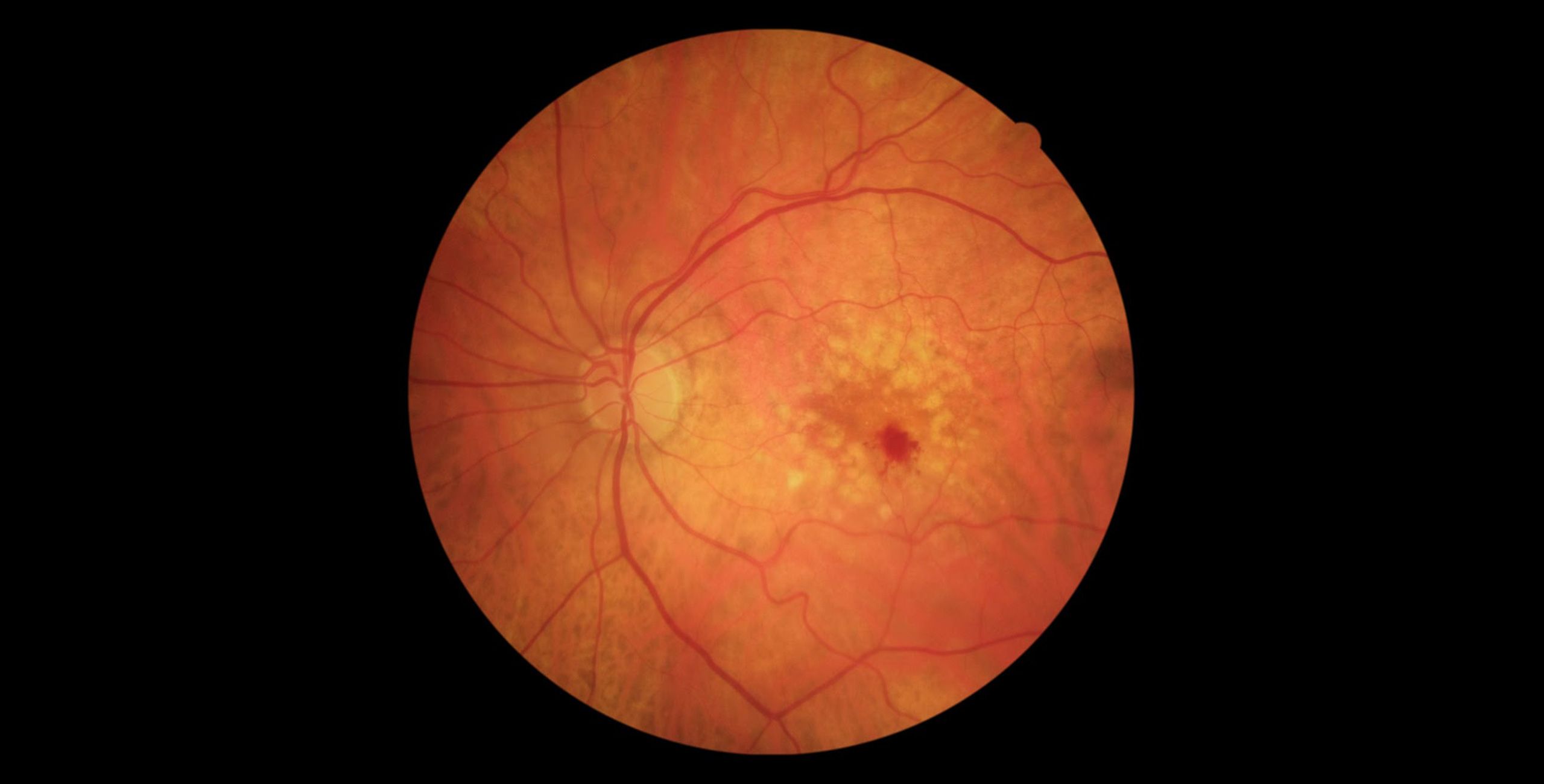
Dans la forme atrophique, il n’existe pas de traitement médical à ce jour. De nombreux essais thérapeutiques sont malgré cela en cours actuellement. Dans la forme exsudative, le traitement de référence reste les anti-VEGF (Endothelial Growth Factor), principal stimulus à la néovascularisation. Ces médicaments sont administrés par injections intraoculaires répétées (injections intra vitréennes) au plus proche de la rétine malade. Ce traitement est réalisé en consultation externe, dans des conditions d’asepsie oculaire, sous anesthésie topique, dans une salle dédiée du COBESS.
Les modalités d’administration ou « schémas de traitement » reposent sur une phase d’induction systématique de 3 IVT à un mois d’intervalle, suivie d’une période de surveillance de 3 à 6 mois, puis un retraitement à la demande en cas de récidive ou persistance de la maladie. Ensuite, différentes modalités de traitement sont possibles, notamment le Treat And Extend (une IVT est réalisée le jour de la consultation et la date de la prochaine est alors définie selon l’activité de la maladie) ou le PRN, Pro Renata (les consultations sont plus nombreuses et rapprochées, l’IVT est réalisée au décours de la consultation lorsque la maladie est active).

Commentaire
Laissez un commentaire et le COBESS vous répondra au plus vite